Desde que la Consejería de Sanidad de la Junta de Castilla y León decidiera seguir los criterios del Ministerio de Sanidad a la hora de informar sobre los casos positivos por coronavirus en nuestra comunidad, diferenciando desde ese momento los casos positivos por PCR del resto, las dudas se han sembrado en muchos ámbitos de la sociedad salmantina, desde los lectores hasta los propios medios de comunicación ¿Qué es eso de las PCR? ¿Qué es lo adecuado, destacar solo las PCR o todos los casos nuevos? ¿Qué es eso de los anticuerpos? Preguntas y más preguntas que desde Salamanca24horas.com hemos querido intentar responder no solo para esgrimir de una vez un criterio firme a la hora de informar, sino para, precisamente, poder realizar esa función de contar las cosas a nuestros lectores siendo lo más cercanos a la realidad posible.
Para ello, durante esta semana hemos transmitido nuestras dudas a la Consejera de Sanidad de la Junta, Verónica Casado, y nos hemos puesto en contacto con Juan Luis Muñoz Bellido, jefe de servicio de Microbiología del Complejo Asistencial Universitario de Salamanca; con la idea de que nuestros lectores puedan asimilar una información que en algún momento puede parecer copiosa. Primero vamos a intentar explicar cuáles son las pruebas qué se realizan desde Salamanca y cuál es la interpretación de sus resultados.
¿Qué tipos de pruebas se están realizando en Salamanca, cómo se realizan y dónde?
El propio Juan Luis Muñoz Bellido, jefe de servicio de Microbiología del Hospital de Salamanca es quien nos apunta que existen dos tipos de test:
- Test moleculares, basados en la técnica de PCR. Detectan directamente material genético del virus (ARN). Se hace habitualmente a partir de una muestra nasofaríngea, que se puede tomar tanto en el hospital como en Urgencias, en el COVID-auto, a nivel domiciliario, etc., según las circunstancias de cada paciente. Como regla general, su positividad indica la presencia del virus en el organismo en ese momento. Deben analizarse en un laboratorio con la infraestructura adecuada, y ser interpretadas por un especialista en Microbiología Clínica.
- Test serológicos. Se hacen a partir de sangre o suero sanguíneo. Detectan los anticuerpos producidos por el propio organismo en respuesta a la infección. No se positivizan de forma inmediata al contagio, sino que requieren unos días (al menos 3-4 días), ya que el organismo necesita ese tiempo para "diseñar" esos anticuerpos y producirlos en cantidades suficientes. Es decir, estos anticuerpos no aparecen en el cuerpo humano en el inicio de la infección.
Así funcionan los test rápidos | NetSaludTV
Dentro de los test serológicos hay dos tipos: los conocidos como "pruebas rápidas" (técnicamente se denominan inmunocromatografías), sencillos y rápidos de hacer y que no requieren infraestructura de laboratorio (se pueden hacer perfectamente en una consulta, por ejemplo), y los que utilizan técnicas inmunológicas más complejas (ELISA, quimioluminiscencia...), que sí tienen que hacerse en un laboratorio de Microbiología Clínica debido a la infraestructura tecnológica que requieren, y deben ser interpretados por un especialista.
Conociendo las dos pruebas que se realizan, se extraen dos conclusiones claras: cada tipo de prueba es efectiva en una determinada fase de la infección. Es decir, realizar una PCR a una persona que ya ha pasado la enfermedad casi al 100 % nos dará negativo, por lo que no sería lo adecuado esta prueba; lo suyo sería realizar los test serológicos que detectan los anticuerpos que ha generado el organismo para luchar contra la enfermedad. Pasaría lo mismo, al contrario, realizar un test serológico a una persona recién infectada, puede no darnos un resultado negativo que no se ajustaría a la realidad, no obstante, más adelante lo explica en profundidad el jefe de servicio de Microbiología del Complejo Asistencial Universitario de Salamanca
¿Cuál es el tiempo para conocer los resultados de cada una de esas pruebas?
Muñoz Bellido ha explicado a este periódico digital que el tiempo transcurrido hasta la obtención de un resultado depende de diferentes factores, como el transporte de la muestra, si son muestras extrahospitalarias, y el propio tiempo de realización del test. Los más rápidos son, valga la redundancia, los test rápidos, ya que se realizan in situ, la muestra no tiene que ser transportada al laboratorio, y el tiempo transcurrido entre la obtención de la muestra y la disponibilidad del resultado es de 15-30 minutos.
 Juan Luis Muñoz Bellido, jefe de servicio de Microbiología del Complejo Asistencial Universitario de Salamanca
Juan Luis Muñoz Bellido, jefe de servicio de Microbiología del Complejo Asistencial Universitario de Salamanca
Los test inmunológicos (serológicos) más complejos, por cuestiones de sistemática y organización del trabajo de laboratorio, se realizan habitualmente en las 24 horas siguientes a la recepción de la muestra en el laboratorio de Microbiología del hospital, y se informan en un máximo de 24 horas desde la recepción de la muestra, aunque en caso de urgencia, por ejemplo, en pacientes que tienen que ser intervenidos quirúrgicamente con rapidez, el tiempo de respuesta se puede reducir a unas 2-3 horas.
En cuanto a las pruebas moleculares (las llamadas PCR), el tiempo medio de respuesta, por la duración del proceso, es de 4-5 horas, aunque se puede ver muy condicionado por los horarios de actividad de los laboratorios. “En nuestro caso, el servicio de Microbiología está funcionando, con un importante esfuerzo tanto por parte del Complejo Asistencial como de los más de 50 profesionales que forman parte del servicio (facultativos, enfermeras, técnicos de laboratorio...), durante las 24 horas, los 7 días de la semana, con lo que el tiempo de respuesta es aproximadamente el mencionado: 4-5 horas”.
¿Cuál es la prueba más fiable a día de hoy? ¿Hay en el horizonte alguna prueba futura que sea aún más efectiva?
La fiabilidad de las pruebas no es un valor absoluto. Depende del momento evolutivo de la infección, de las características del paciente...
La evolución de la enfermedad es compleja y, por tanto, su diagnóstico también lo es, apunta Juan Luis Muñoz Bellido. En pacientes sintomáticos con pocos días de evolución, las pruebas ideales son las pruebas moleculares (PCR), que en este periodo son muy fiables, siempre que la toma de la muestra se realice adecuadamente. A medida que va avanzando la enfermedad, la cantidad de virus en la nasofaringe va siendo cada vez más baja, con lo que la posibilidad de detectarlo por PCR se va reduciendo, de modo que su fiabilidad, en especial si el test es negativo, va bajando. A cambio, en esta fase de la enfermedad van empezando a aparecer anticuerpos, cuya detección es útil para el diagnóstico, por tanto, sobre todo en fases avanzadas de la enfermedad (a partir de los 7-10 días).
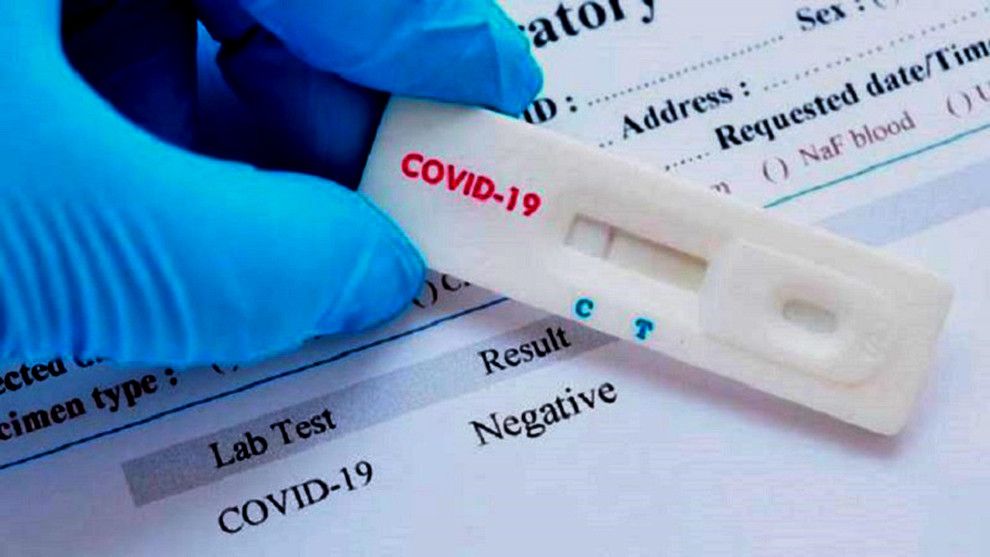 Test rápido negativo | Europapress
Test rápido negativo | Europapress
Los test serológicos son, por otra parte, insustituibles en el caso de estudios amplios de población asintomática, sobre todo en fases ya evolucionadas de la pandemia, como es el caso. En esta fase, con los casos agudos afortunadamente en claro descenso, la estrategia tiene que ser doble:
- Diagnóstico tan precoz como sea posible de los casos sintomáticos nuevos, e investigación de sus contactos.
- Estudios serológicos poblacionales, del tipo del que está llevando a cabo el Gobierno, para conocer la situación serológica global de la población, y estudios serológicos específicos en grupos críticos (sanitarios, servicios públicos, etc.).
En un futuro próximo estarán disponibles las PCR de coronavirus en equipos de PCR automatizada de alta resolución, que nos permitirán emitir por encima de los 1000 resultados diarios. Es de esperar que a lo largo del verano puedan estar ya disponibles.
¿Cuál es la que más se está realizando en Salamanca?
El mayor número de test corresponde en este momento a los test rápidos de anticuerpos, ya que se están usando tanto en pacientes hospitalizados como en Urgencias, en Centros de Salud, residencias, para el cribado de personal sanitario...
En segundo lugar, estarían las pruebas de PCR, que se realizan fundamentalmente a pacientes sintomáticos, contactos de pacientes infectados y personas que, en función de los resultados de los test serológicos, cabría la posibilidad de que tuvieran una infección activa. En el hospital se están realizando actualmente una media de 300-350 pruebas diarias, aunque en la fase más dura de la pandemia se llegó a hacer más de 500.
Total de pruebas realizadas en Salamanca
En cuanto a las pruebas serológicas más complejas (ELISA, quimioluminiscencia), en el momento actual se están realizando en los pacientes en los que los test rápidos plantean dudas. No obstante, los algoritmos diagnósticos están en constante revisión, en función de la nueva información científica que va apareciendo y de la experiencia que poco a poco vamos adquiriendo todos, y las circunstancias de uso de cada test podrían sufrir algunas modificaciones en el futuro.
Sobre los test masivos: “En las circunstancias actuales hay que ser muy prudente y no ofrecer a la población soluciones engañosamente sencillas para problemas complejos, como es éste”
Pedro Duque, ministro de Ciencia e Innovación, apuntaba este viernes que hacer test masivos a la población "no es una opción válida": "Ni aquí ni en otro país". El propio Juan Luis Muñoz Bellido, habla de este concepto de ‘test masivos’, algo que también rechaza, aunque por otros motivos diferentes a los apuntados por Duque.
El concepto de "test masivo" no nos gusta, porque es confuso en muchos aspectos. ¿Qué test?, ¿A quiénes?, ¿Hay que repetirlos?, ¿Cada cuánto tiempo?, ¿Cuantos test implica el término masivo?, ¿Hacemos el mismo test a toda la población, aunque sus circunstancias clínicas y epidemiológicas no tengan nada que ver? En las circunstancias actuales hay que ser muy prudente y no ofrecer a la población soluciones engañosamente sencillas para problemas complejos, como es éste.
De lo que estamos a favor es que cada ciudadano que, de acuerdo con criterios científicos contrastados, pueda beneficiarse de un test diagnóstico, lo tenga de manera ágil y rápida. Y para eso existen protocolos diagnósticos avalados por los grupos científicos más prestigiosos (Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica, Instituto de salud Carlos III, Sociedad Europea de Microbiología Clínica y Enfermedades Infecciosas, Centers for Disease Control, entre muchos otros) que indican qué actitud se debe tomar en cada momento. Es cierto que, sobre todo en las primeras fases de la evolución de la pandemia, hemos tenido problemas de suministro de material para poder llevar a cabo estos protocolos, pero era un problema más industrial que sanitario, aunque obviamente nos repercutía. Simplemente, la industria biosanitaria no tenía capacidad, pero no en España, sino a nivel mundial, para atender a una demanda de material que se había multiplicado de forma exponencial en apenas unas cuantas semanas. En el momento actual de la pandemia, los criterios de uso de las técnicas van estando bastante claros:
- Pruebas moleculares (PCR): en pacientes con sintomatología que permita sospechar una infección activa, en sus contactos, y en personas en las que los test serológicos no nos permitan establecer con claridad la situación de los pacientes.
- Test serológicos: para estudiar la situación global de la población, y como prueba inicial de cribado en población asintomática.
¿A quién? Por supuesto, a todas las personas con una sintomatología que permita sospechar una COVID-19 y, si se confirma, a sus contactos próximos. En los hospitales hay, además, protocolos específicos para el manejo de personas ingresadas y de personas sometidas a determinados procedimientos (endoscopias, cirugía…).
En la población general, sin clínica sospechosa ni contacto de riesgo específico conocido, lo razonable es empezar a cribar, mediante pruebas serológicas, por los grupos de mayor riesgo, en función de su actividad o de su situación epidemiológica (en este caso, residencias de mayores, sanitarios, policía, bomberos...) para luego, en función del comportamiento de la pandemia, valorar su extensión a otros sectores sociales. A las personas en las que el estudio serológico indique que podrían tener una infección activa, se confirmaría mediante PCR.
¿Qué hay de cierto en los falsos positivos y los falsos negativos?
Los falsos positivos son infrecuentes. Tanto las técnicas moleculares como las serológicas tienen una alta especificidad. Las pruebas moleculares pueden en ocasiones dar lo que podríamos denominar falsos positivos, aunque no lo son exactamente, cuando se detectan simplemente fragmentos genéticos del virus, sin que haya ya virus completos viables, en fases evolucionadas de la enfermedad. El mayor problema lo tenemos con los falsos negativos, que en muchos casos no derivan de una mala calidad de la técnica, sino del propio comportamiento del virus dentro del organismo, a lo largo del proceso infeccioso. En pacientes sintomáticos con pocos días de evolución, las pruebas moleculares (PCR) son muy sensibles, ya que la concentración del virus en la faringe es alta. A medida que va avanzando la enfermedad, la concentración del virus en la nasofaringe va disminuyendo, de modo que las posibilidades de obtener un falso negativo aumentan.
Con los test de anticuerpos ocurre lo contrario. No se positivizan de forma inmediata al contagio, ya que el organismo necesita un tiempo para elaborar esos anticuerpos y producirlos en cantidades suficientes. Por tanto, con este tipo de test se podrían obtener falsos negativos en los primeros días. A partir de los 7-10 días la mayor parte de los pacientes van teniendo ya anticuerpos, por lo que su detección es útil para el diagnóstico sobre todo en fases avanzadas de la enfermedad.
Otra cuestión a este respecto en la sensibilidad de las técnicas propiamente dichas. La técnica con una sensibilidad más baja son los test rápidos, por lo que todos los protocolos prevén un segundo test serológico o molecular cuando los resultados de estas pruebas rápidas nos ofrecen alguna duda sobre la situación real del paciente.
El diagnóstico definitivo de COVID-19 activa, sobre todo si no hay síntomas, requiere una PCR positiva
Los procedimientos vigentes actualmente indican, por prudencia, la declaración como enfermedad de todos los casos con IgM positiva, al menos hasta que se corroboren o no por PCR. Eso hace que se puedan estar contabilizando en las estadísticas, en ocasiones, tanto los casos diagnosticados definitivamente (PCR positiva), como pacientes con un diagnóstico inmunológico que podría no confirmarse posteriormente. El incremento en los últimos días del número de test serológicos rápidos realizados implica que puede haber un número relativamente alto de paciente con IgM positiva, que posteriormente pueden confirmarse o no. Esto es lo que explica esas discordancias.
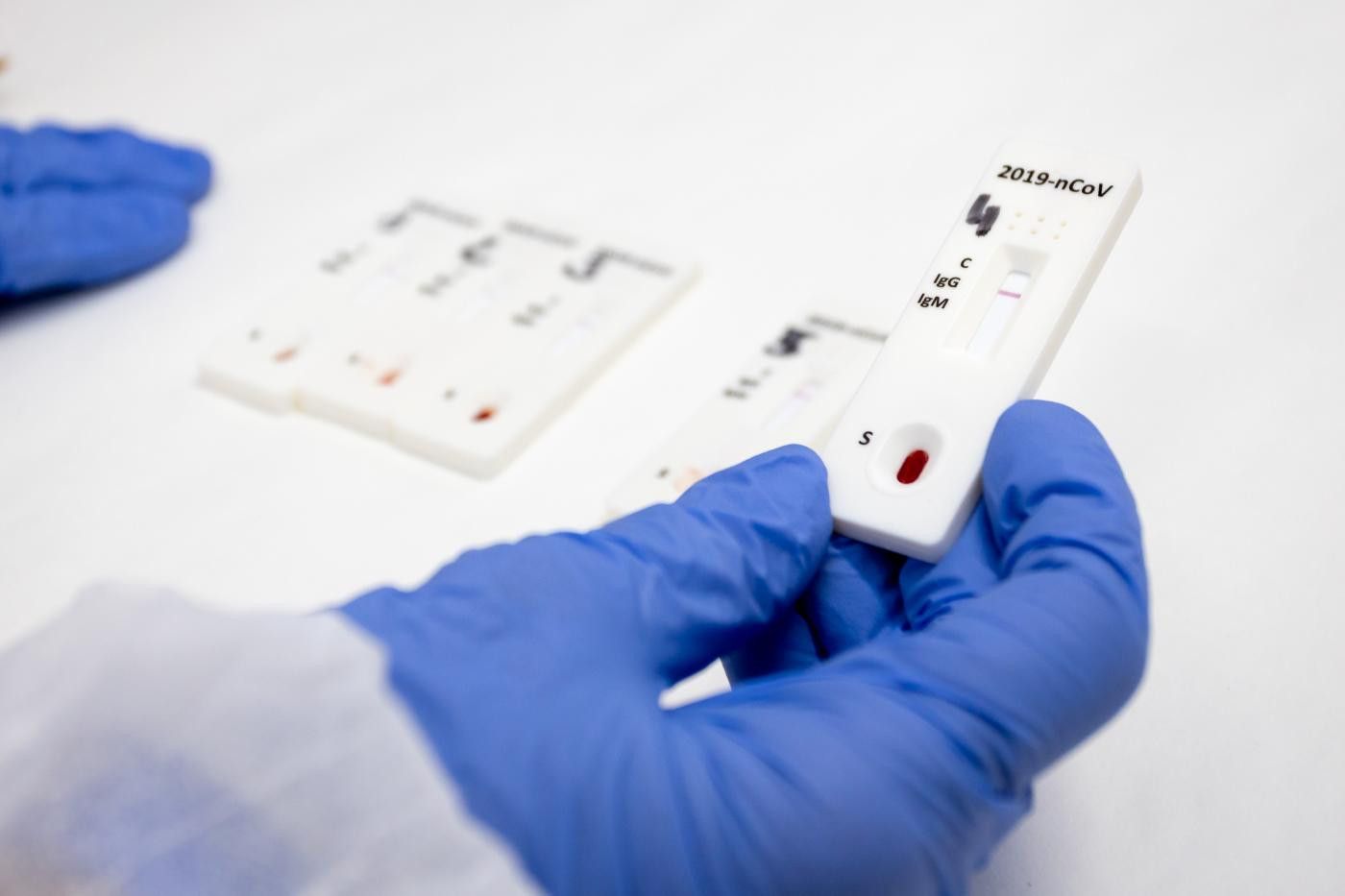 Test positivo en IgG | Europapress
Test positivo en IgG | Europapress
En realidad, el diagnóstico definitivo de COVID-19 activa, sobre todo en ausencia de sintomatología, requiere una PCR positiva. Los pacientes con IgG e IgM positivas, pero PCR negativa, como regla general, se consideran pacientes en proceso de seroconversión, y no se considera que supongan un riesgo de transmisión
¿Cómo se debe informar según la Consejería de Sanidad de la Junta de Castilla y León?
La consejera de Sanidad de la Junta de Castilla y León, a preguntas de este medio de comunicación sobre la forma correcta a la hora de detallar los datos sobre el coronavirus, ha declarado que lo que más se aproxima a la realidad es informar sobre todos los nuevos casos confirmados, no solo los PCR: "Nosotros informamos de los casos nuevos y digo claramente cuales son PCR ¿Por qué? Porque esa fue la forma que nos ha dicho el Ministerio que la hagamos; pero desde el primer momento a nosotros nos ha parecido importante saber cuál era la dimensión real de la enfermedad. Siempre hemos utilizado los dos criterios y, además, de dar la información por PCR, damos por test. Cuando en ese positivo por test hay dudas de que pueda ser un activo se hace PCR, si da positivo se borra de aquí y pasa a PCR. Por tanto, si se puede decir que el resto son pasivos, es decir, enfermedad pasada y las PCR son nuevos casos”
Del mismo modo, habló de los casos registrados en el sistema MEDORA donde se ofrecen estadísticas más elevadas que los test positivos confirmados: "nosotros hacemos esa estimación porque creemos que es lo adecuado, porque se recogen casos confirmados con los posibles y sospechosos. Puede haber una sobreestimación, pero también otros días una infraestimación".
¿A todos los pacientes que dan positivo en anticuerpos se les realiza la prueba PCR para saber si la enfermedad sigue activa en su cuerpo y pueden contagiar?
Esta misma pregunta se la hemos trasladado también a la propia consejera, Verónica Casado, quién ha asegurado que “Si dan positivo en IgG, que significa que hemos pasado la enfermedad y estamos curados, en esos no se hace PCR. Sin embargo, si dan positivo en IgM y hay dudas, en ese caso sí se les realiza. Pero siempre se valora a través de los profesionales que tienen que indicarlo.
Entonces... ¿Qué es lo correcto?
Desde SALAMANCA24HORAS.COM seguiremos informando de todos los nuevos casos registrados por la Junta, así como de los positivos por PCR para que cada persona pueda, por sí misma, interpretar la situación actual y el alcance real del coronavirus. No nos parece correcto quedarnos solo en el total de los nuevos casos registrados, puesto que, como se puede intuir, se puede tratar de casos de personas que ya han superado el virus y no tienen la enfermedad activa. Sin embargo, tampoco queremos quedarnos solo en las PCR, puesto que en ningún momento se ha asegurado que a todas las personas sospechosas del virus se les haya realizado esa prueba, ni si se ha hecho a todas las que han dado positivo por IgM. Por ello en nuestras informaciones relativas al coronavirus seguiremos incluyendo ambos datos.

Tienes que iniciar sesión para ver los comentarios